Résumé de lecture par Brigitte Gagnon Kiyanda, inf., B.Sc.inf., M.Ed, ICSP.
Par Rosanna Kay Frank, Registered nurse, North Bristol NHS Trust, Frenchay Hospital, Bristol
(Traduction libre : Shared decision making and its role in end of life care, publié dans British Journal of Nursing , 2009, Vol 18, No 10)
L’auteure, Rosanna Kay Frank, a réalisé une revue de littérature dans le but de vérifier jusqu’à quel point la prise de décisions « partagée » en fin de vie existe actuellement dans les établissements de soins de fin de vie. Les recherches ont démontré l’existence d’un lien très fort entre la prise de décisions « partagée » et une bonne mort. Les décisions portent autant sur des situations d’ordre éthique, comme l’arrêt de traitement (l’alimentation artificielle par ex) que sur des situations de la vie quotidienne (l’aide à l’hygiène par ex) La littérature fait référence à trois grands sujets reliés à la prise de décisions :
1- Les facteurs qui influencent la participation du patient dans la prise de décisions
2- Le rôle de l’infirmière dans la prise de décisions et ce qu’elle fait afin de faciliter la participation du patient à la prise de décisions
3- Les relations professionnelles entre médecins et infirmières et la manière dont celles-ci favorisent ou font obstacle à la prise de décisions partagée.
Méthodologie
À partir de mots-clés tels, soins palliatifs, fin de vie, prise de décision, maladie terminale, 916 études ont été identifiées et 17 ont été retenues aux fins de la revue de littérature. La majorité des publications, publiées entre 1997 et 2007, provenaient du Canada, de la Finlande et de l’Australie.
Facteurs influençant la participation du patient à la prise de décisions
 Selon certains auteurs*, les patients qui participent activement à la prise de décisions vivent souvent des expériences positives dans la dernière période de leur vie et cela les conduit vers une « bonne mort ». À l’inverse, les patients qui participent passivement à la prise de décisions et négligent de faire connaître leurs préférences reçoivent souvent des traitements inutiles et leur douleur n’est pas soulagée adéquatement. Ces derniers subiront une « mauvaise mort ».
Selon certains auteurs*, les patients qui participent activement à la prise de décisions vivent souvent des expériences positives dans la dernière période de leur vie et cela les conduit vers une « bonne mort ». À l’inverse, les patients qui participent passivement à la prise de décisions et négligent de faire connaître leurs préférences reçoivent souvent des traitements inutiles et leur douleur n’est pas soulagée adéquatement. Ces derniers subiront une « mauvaise mort ».
Trois facteurs-clés facilitent la prise de décisions par le patient, ce sont : la communication et le partage d’information avec le patient, l’acceptation du pronostic, la spiritualité et le sentiment de bien-être.
La communication et le partage d’information avec le patient
Des recherches ont démontré un lien très fort entre la capacité du patient à participer à la prise de décisions et les informations reçues de la part des professionnels. Cependant, même si des conversations ont lieu entre les médecins /infirmières et le patient, un certain nombre de facteurs peuvent inhiber la participation du patient : utiliser de piètres techniques de communication, donner de faux espoirs, ne pas révéler le diagnostic et le pronostic... Ignorer la vérité peut occasionner davantage d’anxiété et inhiber toute participation à la prise de décisions importantes à ce moment de la vie.
L’acceptation du pronostic
Réaliser et accepter que la mort est inévitable est un facteur-clé qui facilite la participation à la prise de décisions. À l’inverse, le « déni » ne le permet pas. Selon certains auteurs, l’acceptation de la part du patient est basée sur la détérioration physique, sur l’augmentation de la dépendance et sur des expériences de vie personnelle comme celle de la mort. Bien que les personnes plus âgées acceptent plus facilement la mort que les jeunes, compte tenu de leurs expériences, les progrès technologiques et l’avancement des connaissances font croire à la possibilité de repousser constamment la mort. Cela conduit à de faux espoirs et à la non-acceptation de la mort. Ceci met en évidence la nécessité, pour les professionnels de la santé, d’être extrêmement clairs quand ils communiquent de l’information au patient et à ses proches.
La spiritualité et le sentiment de bien-être
Certains auteurs ont noté que les patients qui ont un grand sentiment de bien-être et une forte spiritualité participent activement à la prise de décisions. La participation à la prise de décisions est aussi le reflet des expériences personnelles, des opinions et croyances personnelles. Par conséquent, les professionnels doivent s’assurer d’être attentifs aux besoins en matière de bien-être et de spiritualité, tout en respectant les croyances des patients ou même leur manque de croyances.
* Compte tenu que cet article porte sur une revue de littérature, il faut comprendre que les auteurs dont il est question tout au long du texte sont différents et il faudrait se référer au texte original en anglais pour connaître leurs noms
Le rôle de l’infirmière dans la prise de décisions

La littérature démontre clairement que les infirmières ont un rôle à jouer dans la prise de décisions par le patient en fin de vie, soit en faisant part au médecin des désirs du patient ou en agissant directement auprès du patient et en l’encourageant à participer à la prise de décisions. Deux thèmes sont présents dans la littérature : 1-la relation patient-infirmière et le partage du pouvoir 2-la communication et l’évaluation.
La relation patient-infirmière
Des auteurs ont identifié un important lien entre la prise de décisions par le patient en fin de vie et une bonne relation patient-infirmière. Les infirmières doivent démontrer qu’elles sont préparées à partager le pouvoir, l’autorité et les connaissances avec les patients. Les patients recevant des soins en fin de vie continuent à désirer garder le contrôle, à faire des choix et à conserver leur autonomie. Dès que l’infirmière tente d’exercer quelque forme d’autorité que ce soit, la participation à la prise de décisions est compromise. Des auteurs notent que même si des choix sont offerts aux patients, ceux-ci peuvent adopter une attitude passive, par exemple, si le langage corporel de l’infirmière (attitude, ton de voix) est inapproprié.
La communication et l’évaluation
La communication est la clé qui permet au patient de prendre des décisions. Une communication honnête est essentielle en fin de vie. Consentir à communiquer à propos de la fin de la vie, être clair au sujet du pronostic et des options de soins possibles sont des conditions essentielles à la participation du patient.
En permettant au patient de participer à la prise de décisions, l’infirmière joue un rôle essentiel à l’atteinte d’une bonne mort. Ceci dépendra cependant de sa volonté à s’engager dans ce processus et cela se traduira par sa capacité, non seulement à fournir des informations au patient et à sa famille, mais à leur donner l’opportunité d’en discuter.
L’infirmière est bien placée pour évaluer l’état général du patient, sa compréhension du pronostic, ses souhaits en regard de la fin de vie ainsi que sa capacité à participer à la prise de décisions.
Les relations inter professionnelles médecins/infirmières
La littérature suggère que des conflits peuvent exister entre infirmières et médecins, en ce qui a trait à la prise de décisions en fin de vie. Ces conflits concernent la priorisation des traitements, la non-révélation du diagnostic et les relations hiérarchiques et de pouvoir.
La priorisation des traitements
Les patients expriment souvent le désir de ne plus poursuivre les traitements douloureux et de mourir en paix. Par ailleurs, la cessation des traitements et la mort sont perçues par les médecins comme un échec de la médecine. Prioriser les traitements au détriment des vœux du patient ne facilite pas le soulagement des symptômes et ne permet pas au patient de se préparer à mourir. Ceci est la cause de grandes frustrations chez les infirmières cliniciennes.
La non révélation du diagnostic
L’idée de ne pas révéler le diagnostic de la maladie est un obstacle majeur à la participation du patient à la prise de décisions. Ce peut être aussi la cause de détresse chez les infirmières qui ont développé un lien de confiance avec les patients. Un des auteurs a démontré que si certains patients ne souhaitent pas connaître leur diagnostic, certains autres deviennent extrêmement anxieux et en désarroi s’ils ne connaissent pas leur pronostic.
Les relations hiérarchiques
Des auteurs ont constaté qu’une structure hiérarchique existe toujours entre les médecins et les infirmières. Des conflits peuvent apparaître durant le processus de prise de décisions. Les infirmières ayant une vision holistique du patient et de ses besoins ne se sentent pas toujours écoutées par les médecins, ce qui cause de nouvelles frustrations. D’autres auteurs reconnaissent que les médecins et les infirmières ont la même obligation morale, soulager la souffrance, mais c’est la différence des rôles et des responsabilités qui est à l’origine des conflits.
Conclusion
Un lien très fort existe entre la prise de décisions « partagée » en fin de vie et une bonne mort. Se basant sur les facteurs qui influencent ce processus de prise de décisions « partagée », l’auteur de la revue de littérature a développé un modèle pouvant servir de guide aux infirmières qui veulent participer à la prise de décisions en fin de vie.
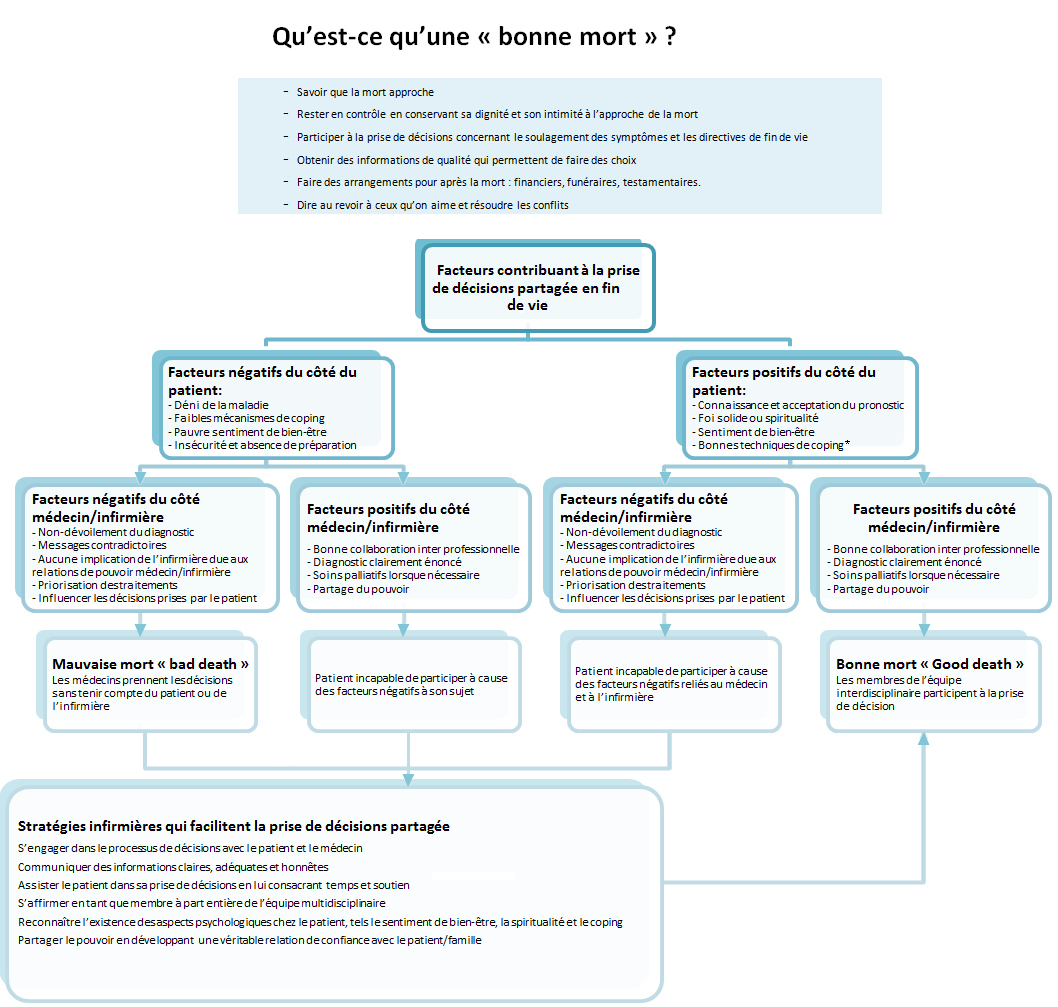
* Ce terme est aussi utilisé en français pour décrire les stratégies développées par les individus pour faire face aux problèmes et au stress.


Commentaires