Manifestations cliniques les plus fréquentes d’une récidive de cancer du sein
|
|---|
Récidive locorégionale au niveau du sein opéré, de l’autre sein ou du thorax et du dos supérieur (le cancer du sein se comporte souvent comme un cancer cutané)
|
|
Changement de texture de la cicatrice de mastectomie Changement d’apparence de la cicatrice de mastectomie Nodule, masse, rétraction, malaise ou toute autre sensation nouvelle au thorax/sein, rarement douloureuse :
|
|
Augmentation de volume d’un sein |
|
Rétraction cutanée vis-à-vis le sein, le mamelon ou l’aisselle |
|
Masses sous cutanées thoraciques, violacées. bourgeonnantes |
|
Douleur thoracique de paroi (extension aux muscles/côtes) |
|
|
Récidive lymphatique (adénopathies locorégionales)
|
|
Lymphoedème d’un bras (ou des deux si atteinte ganglionnaire axillaire bilatérale) provoquant une lourdeur et un gonflement pénible du bras |
|
Douleurs neuropathiques à l’épaule et au bras si atteinte du plexus brachial par une masse ganglionnaire |
|
Adénopathies sus-claviculaires |
|
|
Récidive métastatique à distance
|
|
Métastases pulmonaires fréquentes : dyspnée, toux, douleur thoracique |
|
Métastases aux os fréquentes : douleur osseuse à la mise en charge, au niveau vertébral (dorsalgie, cervicalgie) ou des os longs (fémurs), pire la nuit, provoquée par la percussion des os atteints |
|
Métastases au foie : hépatalgie, plénitude, nausées, perte de poids, fatigue, douleur à l’épaule droite, masses hépatiques, foie augmenté de volume à la palpation |
|
Métastases cutanées fréquentes au thorax et au dos supérieur qui se disséminent par le réseau lymphatique : masses sous cutanées violacées, bourgeonnantes qui peuvent s’ulcérer |
|
Métastases cérébrales : signe moteur/sensitif asymétrique, troubles visuels, ataxie, déficit cognitif, céphalée, vomissements |
|
|
Symptômes généraux
|
|
Perte de poids, fatigue |
Suivi partagé (médecin de famille/spécialiste) en 3 points
Suivi des patients atteints de cancer du sein
-
La prévalence des personnes dans la population traitées pour un cancer dans les 10 années précédentes est élevée, soit 2,2 % 1. Que ce soit dans son cabinet, aux urgences, en sans rendez-vous ou à l’hospitalisation, le médecin de famille sera donc souvent confronté à des patients avec des antécédents de cancer chez qui l’apparition d’un nouveau symptôme ou signe clinique fait craindre une récidive, surtout dans les 5 premières années suivant le traitement du cancer. Le médecin de famille est souvent, en effet, le premier médecin consulté lors d’une récidive symptomatique de cancer. La connaissance des modes et des sites les plus fréquents de récidive de cancer (locorégionale et à distance), variables selon le cancer primaire, permettra au clinicien en 1ère ligne de détecter plus rapidement et plus efficacement une récidive de cancer et de retourner alors rapidement le patient en spécialité si son état général le permet 2 3. Les éléments cliniques de détection ci-dessous s’inspirent du site Internet de soins palliatifs et d’oncologie 1ère ligne Palli-Science 4.
-
Le médecin de famille du patient devra connaître le suivi recommandé à son patient après la fin des traitements oncologiques, sachant que ce suivi peut varier puisque rares sont les cancers pour lesquels nous disposons d’évidences robustes supportant un suivi spécifique après traitement : le médecin de famille devra s’assurer d’obtenir tous les résultats d’examens et de consultations effectués en spécialité. S’il le désire, le médecin de famille pourra, pour certains patients, « partager » avec le spécialiste certains éléments du suivi, selon ses recommandations.
-
Le rôle central de coordination des soins de santé par le médecin de famille est crucial puisqu’il prend charge de l’ensemble des conditions médicales de son patient : tout au long du parcours de soins oncologiques, pendant et après les traitements, le patient devra être encouragé à continuer le suivi général de sa santé avec son médecin de famille.
Récidive de cancer du sein
Survie relative à 5 ans aux cancers au Canada
Prévalence sur 10 ans des cancers au Canada
Le cancer du sein est un cancer très répandu au Canada. Si l’on exclut les cancers cutanés, c’est le cancer le plus fréquent chez les femmes. Comme la majorité des patientes survivent à ce cancer (survie à 5 ans de 87,8 % versus 63 % pour l’ensemble des cancers), les médecins de famille sont souvent confrontés dans leur pratique à des « survivantes » de cancer du sein chez qui, devant un nouveau symptôme ou un nouveau signe suspect, il faudra rechercher une récidive 5.
Le cancer du sein peut récidiver plus de 20 ans après un traitement à visée curative quoique la majorité des rechutes surviennent dans les cinq premières années suivant le traitement. En effet, les taux de survie au cancer du sein diminuent progressivement au fil des ans, avec une survie relative de 70 % vingt ans après le diagnostic comparé à 87,8 % cinq ans après. Le risque de récidive locale varie selon le type de cancer du sein (présence ou absence des marqueurs ER, PR, HER). La moitié des cancers du sein récidiveront dans les dix années qui suivent le traitement, plus souvent sous la forme de métastases à distance.
Malgré l’utilisation de traitement curatifs optimaux, jusqu’à 20-30% des patientes récidiveront de leur cancer du sein 6. La période critique pour une récidive et le mode de présentation de la récidive variera grandement en fonction du sous-type biologique du cancer du sein défini par l’expression des récepteurs hormonaux et de l’expression de la protéine HER2 7.
La moitié des cancers du sein récidiveront dans les cinq années suivant le traitement curatif, le plus souvent sous la forme de métastases à distance.
En raison de la longue durée d’évolution de ce cancer et de sa localisation superficielle au niveau du thorax, le médecin de famille est souvent celui qui est consulté lors d'une récidive: la patiente sera alors référée au besoin au spécialiste8.
Les symptômes et les signes de récidive du cancer du sein9
Le cancer du sein peut se disséminer par trois voies : locale, lymphatique et hématogène. Les métastases à distance les plus fréquentes du cancer du sein se situent aux poumons et aux os.
Récidive locale
Une récidive locale doit être suspectée dans les situations suivantes pour initier une investigation :
-
Apparition d’une masse au sein opéré ou controlatéral surtout si celle-ci est dure et non mobile
-
Changements cutanés tels que l’apparition d’un érythème, de lésion bourgeonnante plus ou moins ulcérée ou d’un écoulement
-
Douleur à un sein constante, évolutive et non soulagée par la médication usuelle. Tout malaise et toute anomalie même mineure au sein mérite une investigation rapide chez une femme qui a été traitée pour un cancer du seinObjet inconnu .
-
Le cancer du sein peut récidiver au niveau du thorax par des masses cutanées et sous-cutanées bourgeonnantes, locales puis diffuses, comme pour un cancer cutané, puisque le sein est organe de surface. Ces masses superficielles, le plus souvent indolores, peuvent se répandre par extension lymphatique sur une portion significative du thorax, du dos et même de l’abdomen supérieur.
Récidive régionale
Une récidive régionale doit être suspectée dans les situations suivantes et reflètera une atteinte du système lymphatique irrigant le sein :
-
Présence d’adénopathies axillaire, sus-claviculaire ou de la chaîne mammaire interne
-
Apparition ou détérioration d’un lymphœdème
-
Douleur profonde au niveau de l’épaule ou du thorax pouvant témoigner d’une atteinte par contiguïté des structures anatomiques sous-jacentes. L’extension lymphatique aux adénopathies de l’aisselle et du creux sus-claviculaire peut provoquer des douleurs locales, à l’épaule et au bras en cas d’atteinte du plexus brachial Schéma 1 Animation Plexus brachial.
Une récidive métastatique peut être beaucoup plus insidieuse et doit être suspectée dans les situations suivantes :
-
Douleur articulaire ou osseuse au niveau du rachis dorsal et cervical, qui persiste la nuit, pouvant indiquer des métastases osseuses
-
Céphalée, vertige, déficits cognitifs, ataxie, troubles visuel, nausée et vomissement pouvant indiquer des métastases au cerveau
-
Dyspnée, toux, douleur thoracique pouvant indiquer des métastases aux poumons
-
Douleur abdominale, ictère pouvant indiquer des métastases hépatiques
-
Symptômes systémiques tels que fatigue, perte de poids, perte d’appétit
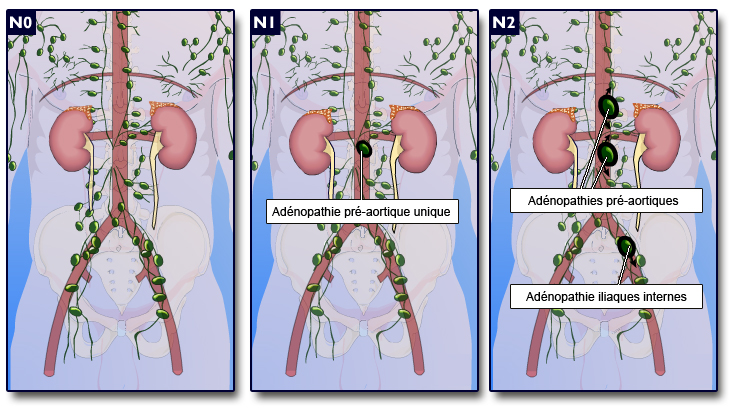
Schéma 1 : Adénopathies rétropéritonéales para-aortiques
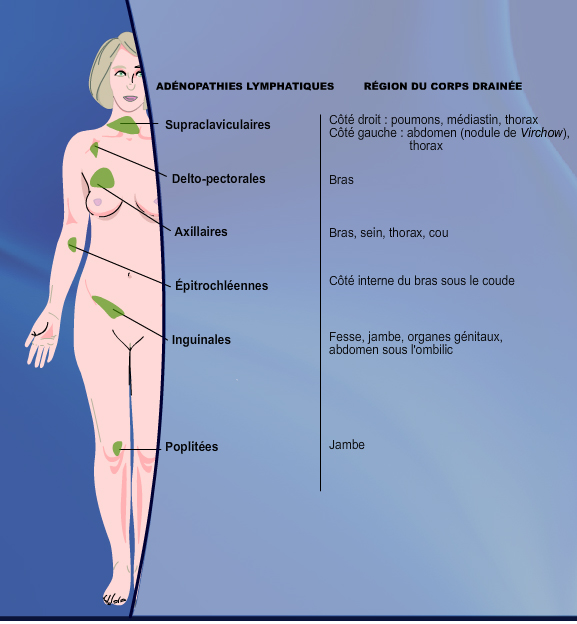
Schéma 2 : Drainage lymphatique selon les régions anatomiques
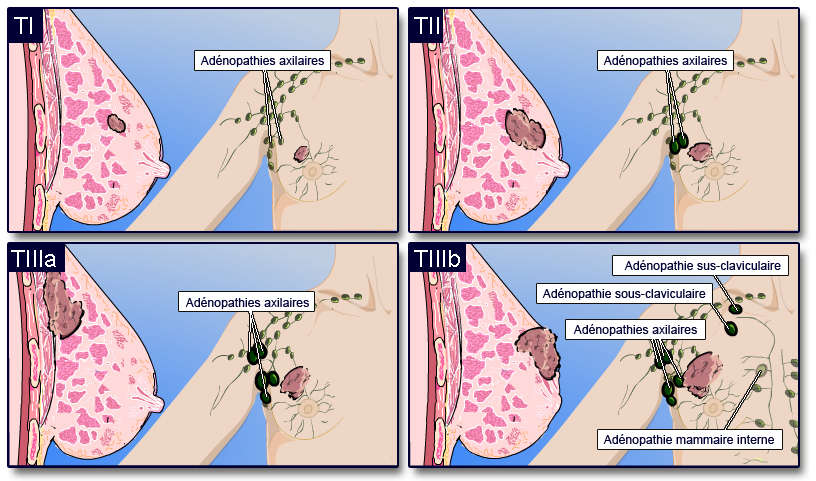
Schéma 3 : Exemples de cancer du sein selon le stade
Suivi recommandé pour rechercher une récidive du cancer du sein
Le cancer du sein est un cancer dont l'incidence augmente avec l'âge: il ne faut pas négliger la surveillance des patientes âgées de plus de 65 ans en bonne condition générale qui pourraient bénéficier d'un traitement pour une récidive de leur cancer du sein 10.
Les traitements oncologiques des récidives de cancer du sein peuvent améliorer la survie de certaines patientes, ce qui n’est pas le cas pour tous les cancers : la détection précoce des récidives du cancer du sein est donc recommandée.
Certains experts supportent un « suivi partagé » des patients après la fin des traitements oncologiques curatifs, basé sur une communication fluide entre les spécialistes et les médecins de famille ainsi qu’une transition progressive des soins médicaux de la spécialité vers la 1ère ligne, adaptés individuellement selon la stratification individuelle du risque de récidive 11 12 13. Mais ce ne sont pas tous les médecins de famille qui ont reçu la formation pour un tel suivi. À ce sujet, des évidences canadiennes pointent vers le besoin de formation accrue des médecins de famille pour les supporter dans le suivi des patientes après le traitement d’un cancer du sein 14.
En pratique, certaines patientes seront suivies par leur oncologue ou leur chirurgien alors que d’autres le seront par leur médecin de famille. Les évidences ne démontrent pas d’évolution physique ou psychosociale défavorable lorsque la patiente est uniquement suivie en 1ère ligne après le traitement d’un cancer du sein.
Le médecin de famille qui assurera la prise en charge devra s’assurer d’obtenir le plan de suivi établi pour ses patientes. Au besoin, s’il le désire, le médecin de famille pourra, pour certaines patientes « partager » avec le spécialiste certains éléments du suivi, selon ses recommandations. L’approche globale du médecin de famille est cruciale tout au long de la trajectoire de soin en oncologie. La patiente doit être encouragée à continuer le suivi général de sa santé avec son médecin de famille 15 16. Puisque le suivi annuel après le traitement d’un cancer du sein est « à vie » (on ne cesse le suivi que chez les femmes âgées frêles qui ne pourraient pas supporter un traitement oncologique), on libère ainsi les spécialistes de visites de suivi de façon à cibler leur expertise pour des cas plus complexes.
Détection d’une récidive de cancer du sein ou d’un nouveau cancer primaire
Pour les cliniciens, le NCCN américain, le groupe anglais NICE ainsi que la Société américaine d’oncologie clinique (ASCO) ont émis des recommandations «modérées à fortes » en faveur d’un suivi sérié clinique et par mammographie après un traitement pour un cancer du sein, modulé selon les recommandations individuelles de l’oncologue de la patiente 17 18 19 20.
Le suivi peut être individualisé en fonction de de l’âge de la patiente, du stade et de la biologie du cancer du sein et des traitements reçus. Le médecin de famille doit être familier avec les signes et symptômes de récidive locale, locorégional et métastatique mentionnés ci-haut et amorcer des investigations supplémentaires le cas échéant. Les patientes devraient aussi être renseignées sur les signes et symptômes justifiant une visite médicale.
Les experts recommandent un suivi clinique comprenant une anamnèse et un examen physique tous les 3 à 6 mois pour les 3 premières années, tous les 6 à 12 mois pour les 2 années suivantes et annuellement par la suite pour toutes les patientes ayant eu un diagnostic de cancer du sein afin de détecter une récidive 21. Le suivi peut être individualisé en fonction de de l’âge de la patiente, du stade et de la biologie du cancer du sein et des traitements reçus. Le médecin de famille doit être familier avec les signes et symptômes de récidive locale, locorégional et métastatique et amorcer des investigations supplémentaires le cas échéant. Les patientes devraient aussi être renseignées sur les signes et symptômes justifiant une visite médicale.
Les experts recommandent une mammographie annuelle du sein résiduel si une mastectomie totale a été effectuée, sinon une mammographie aux deux seins si une mastectomie partielle a été effectuée22. Ils recommandent un suivi clinique (anamnèse, examen physique) qui diffère d’un organisme à l’autre mais qui peut être simplifié ainsi tout en tenant compte des recommandations individuelles des spécialistes pour chaque patiente : suivi clinique (anamnèse, examen physique) aux 6 mois pour les trois premières années suivant le traitement du cancer du sein, puis annuellement par la suite, couplé à une mammographie annuelle, essentiellement dans le but de détecter précocement des récidives locales au même sein ou à l’autre sein. Les mammographies annuelles débutent habituellement un an après la chirurgie initiale.
L’anamnèse consiste à rechercher des symptômes locaux (sein/aisselle), évaluer l’état général et rechercher une céphalée, des douleurs osseuses et abdominales ou des symptômes pulmonaires. L’examen physique inclut un examen gynécologique annuel si la patiente a reçu du tamoxifène.
A l’examen physique, on doit examiner méticuleusement le thorax, le sein résiduel, la peau, les muscles et les structures osseuses du thorax sous-jacent et au pourtour, ainsi que le sein controlatéral à la recherche d’un 2e cancer primaire du sein. On examine les aisselles et les creux sus-claviculaires à la recherche d’adénopathies malignes fermes, indolores, signe de mauvais pronostic. On recherche un lymphoedème nouveau ou augmenté d'un bras. Un examen abdominal à la recherche de masses hépatiques doit être fait, surtout si la patiente présente une perte de poids ou des malaises abdominaux.
Comme les récidives de cancer surviennent souvent de façon imprévue entre les rendez-vous de suivi, la patiente être avisée de consulter rapidement son médecin si certains nouveaux symptômes sont présents depuis plus de 2 à 4 semaines :
-
L'apparition d’une masse palpable ou visible au niveau de l’aisselle, du cou ou de l'aine,
-
Des changements de texture ou d’apparence du sein traité incluant la cicatrice,
-
Une masse dans un de ses seins (celui opéré ou l’autre),
-
Un œdème du bras (élargissement, sensation de lourdeur),
-
Une fatigue générale inexpliquée,
-
Des nausées,
-
Une perte de poids inexpliquée, une perte d’appétit,
-
Des douleurs osseuses (pires la nuit) peu ou pas soulagées avec des analgésiques usuels (acétaminophène, anti-inflammatoires non stéroïdiens),
-
De l’essoufflement récent, une toux nouvelle,
-
Des douleurs ou malaises dans la poitrine,
-
Des crachats anormaux avec ou sans filets de sang,
-
Des maux de tête,
-
Des troubles neurologiques comme une faiblesse ou des engourdissements des bras ou des jambes, des troubles de vision, des étourdissements ou des vertiges ou un ralentissement cognitif.
La résonance magnétique peut aider à caractériser un nodule ou une image suspecte à la mammographie dans un sein irradié mais elle n’est pas un examen de suivi de base, sauf dans certaines situations telles que chez les patientes avec une mutation BRCA1/2, en raison des nombreux faux positifs.
Un suivi plus agressif incluant des examens de laboratoires et des imageries supplémentaires comme des tomodensitométries, des radiographies ou des scintigraphies osseuses n’augmente pas la survie ou la qualité de vie des patientes23. En plus des économies de coûts réalisées, on évite ainsi de faire vivre aux patientes une angoisse répétée reliée à l’attente des résultats de ces examens.
Plusieurs ressources internet sont disponibles en français et en anglais pour les patientes ayant eu un cancer du sein. Il s’agit d’informations dédiées destinés aux patientes procurent des informations pertinentes en regard des éléments à surveiller après la fin des traitements curatifs de leur cancer. Il ne faut pas hésiter à les proposer aux patientes en s’assurant que chaque cas est unique 24 25 26 27 28 29.
VALIDATION 2018
Dre Catherine Prady en collaboration avec Dr Samuel Martel
Oncologue médical
Centre intégré de cancérologie de la Montérégie (CICM)
CISSS Montérégie-Centre / Hôpital Charles LeMoyne
- 1. Direction québécoise de cancérologie- 2014 - La prévalence du cancer au Québec en 2010. La prévalence à durée limitée à 10 ans inclut toutes les personnes vivant avec un cancer diagnostiqué dans les 10 dernières années.
- 2. ASCO- American Society of Clinical Oncology www.cancer.net/survivorship www.cancer.org/SurvivorshipCenter www.cancer.net/survivorship/follow-care-after-cancer-treatment/asco-canc...
- 3. Palli-Science- Site Internet de soins palliatifs et d’oncologie 1ère ligne. Suivi en 1ère ligne des patients après le traitement d’un cancer www.palli-science.com
- 4. Palli-Science- Site Internet de soins palliatifs et d’oncologie 1ère ligne. Suivi des patients atteints de cancer www.palli-science.com
- 5. Société canadienne du cancer - Statistiques canadiennes sur le cancer 2015. Rapport de survie relative à 5 ans, au diagnostic, pour les patients âgés de 15 à 99 ans au moment du diagnostic (Québec non compris), pour les années 2006 à 2008
- 6. EBCTCG group. Comparisons between different polychemotherapy regimens for early breast cancer: meta-analysies of long-term outcome among 100 000 women in 123 randomised trials. Lancet 2015
- 7. American Society of Clinical Oncology (ASCO). www.cancer.org/SurvivorshipCenter. (site consulté 2018)
- 8. Wallner Lauren P et al. Patient Preferences for Primary Care Provider Roles in Breast Cancer Survivorship Care. JCO 2017
- 9. Kaplan M.A. Biological Subtypes and Distant Relapse Pattern in Breast Cancer Patients After Curative Surgery (Study of Anatolian Society of Medical Oncology). Breast Care 2016;11:248-252
- 10. NCCN- (USA) - Clinical Practice Guideline in Oncology ; Older Adult Oncology ; Version 1 :2016.
- 11. Mary S. McCabe, Smita Bhatia, Kevin C. Oeffinger, Gregory H. Reaman, Courtney Tyne, Dana S. Wollins, and Melissa M. Hudson ; American Society of Clinical Oncology Statement: Achieving High-Quality Cancer Survivorship Care ; Journal of Clinical Oncology 2013; 31 (5) ; 631-640.
- 12. Carolyn D. Runowicz, Corinne R. Leach, N. Lynn Henry, Karen S. Henry, Heather T. Mackey, Rebecca L. Cowens-Alvarado, Rachel S. Cannady, Mandi L. Pratt-Chapman, Stephen B. Edge, Linda A. Jacobs, Arti Hurria, Lawrence B. Marks, Samuel J. LaMonte, Ellen Warner, Gary H. Lyman, and Patricia A. Ganz ; American Cancer Society/American Society of Clinical Oncology Breast Cancer Survivorship Care Guideline ; Journal of Clinical Oncology 2016 34(6) ; 611-635.
- 13. ASCO- American Association of Clinical Oncology. Providing high quality survivorship care in practice : an ASCO guide. 2014
- 14. Marian Luctkar-Flude RN MScN Alice Aiken PhD MSc Mary Ann McColl MHSc PhD MTS Joan Tranmer RN PhD Hugh Langley MD CCFP ; Are primary care providers implementing evidence-based care for breast cancer survivors? Le médecin de famille canadien 2015 ; 61 ; 978-984.
- 15. CCO- Cancer Care Ontario - Models of Care for Cancer Survivorship 2012 ; A Quality Initiative of the Program in Evidence-Based Care (PEBC)
- 16. Mao, J.J et al ; Delivery of survivorship Care by Primary Care Physicians : The Perspective of Breast Cancer Patients ; Journal on Clinical Oncology 2009 ; 27(6) ; 933-938.
- 17. Khatcheressian, JL, Wolff, AC, Smith, TJ et al. American Society of Clinical Oncology 2006 Update of the Breast Cancer Follow-up and Management Guidelines in the Adjuvant Setting. J Clin Oncol 2006; 24 : 5091-5097.
- 18. Site anglais NICE- National Institute for Health and Care Excellence www.nice.org.uk/guidance/index.jsp?action=byTopic&o=7168
- 19. National Collaborating Centre for Cancer. Early and Locally Advanced Breast Cancer: Diagnosis and Treatment. National Institute for Health and Clinical Excellence. London, UK; 2009, pp.97–103. NICE Clinical Guidelines, No. 80. http://www.ncbi.nlm.nih.gov/books/NBK11643/
- 20. Runowicz, C.D. et al ; American Cancer Society/American Society of Clinical Oncology ; Breast Cancer Survivorship Care Guideline ; Journal of Clinical Oncology ; 2016 ; 34(6) ; 611-635.
- 21. Wallner Lauren P et al. Patient Preferences for Primary Care Provider Roles in Breast Cancer Survivorship Care. JCO 2017
- 22. Carolyn D et al. American Cancer Society/American Society of Clinical Oncology Breast Cancer Survivorship Care Guideline. J Clin Oncol 34:611-635
- 23. Cancer.net Site d'information supporté par l'ASCO (American Association of Clinical Oncology); Followup care after cancer treatment http://www.cancer.net/survivorship/ascocancertreatmentsummaries. (Consulté janvier 2108).
- 24. Institut national du cancer (France) Pour les patients et les proches www.ecancer.fr. (Consulté janvier 2018).
- 25. Société canadienne du cancer Informations sur le cancer www.cancer.ca/frca https://www.cancer.ca/frca/cancerinformation/cancerjourney/lifea.... (Consulté janvier 2018)
- 26. OncoLink Site Internet américain OncoLife survivorship care plan www.oncolink.org.(Consulté janvier 2018).
- 27. NCI National Cancer Institute (américain) http://www.cancer.gov. (Consulté janvier 2018).
- 28. NHS NCSINational Cancer Survivorship Initiative http://www.ncsi.org.uk/. (Consulté janvier 2018).
- 29. Cancer.net Site d'information supporté par l'ASCO (American Association of Clinical Oncology); Followup care after cancer treatment http://www.cancer.net/survivorship/ascocancertreatmentsummaries. (Consulté janvier 2108).

